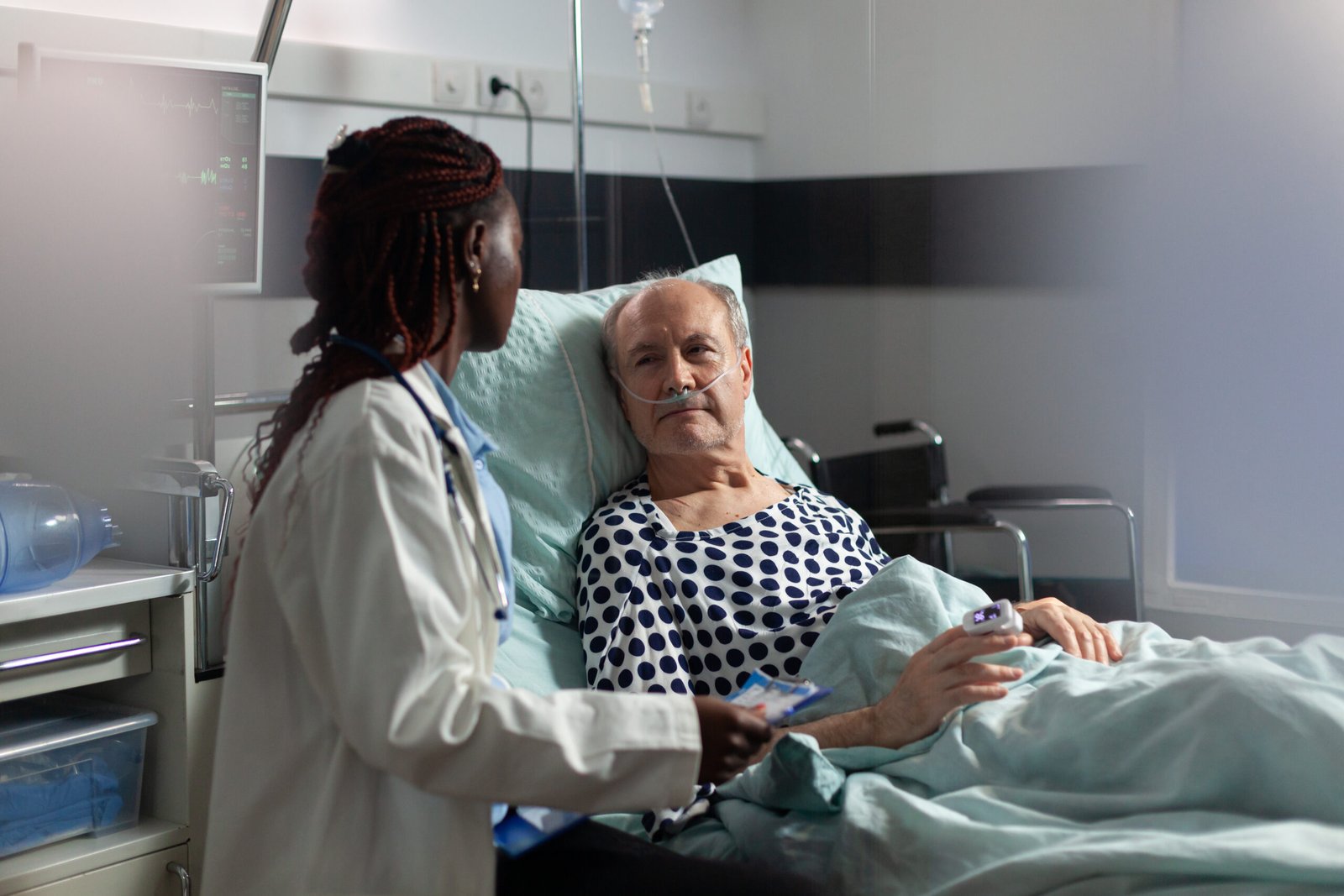
Crise de SRAG e descompressão da rede: o papel estratégico das clínicas de transição
A chegada dos meses mais frios costuma acender um alerta conhecido para gestores hospitalares, operadoras e serviços de saúde. A circulação de vírus respiratórios se intensifica sazonalmente e, em determinados períodos, esse movimento se traduz em aumento das internações por Síndrome Respiratória Aguda Grave (SRAG), pressionando emergências, enfermarias e leitos de alta complexidade.
Em 2026, o cenário voltou a exigir atenção. Até o início deste mês de abril, o Ministério da Saúde registrava 17.442 casos hospitalizados de SRAG com identificação de vírus respiratórios, com predominância de VSR, influenza e rinovírus nas semanas recentes. O mesmo informe apontava 17 unidades federativas com incidência de SRAG em níveis de alerta, risco ou alto risco, associada a tendência de crescimento no longo prazo.
Para quem atua na gestão da rede, o dado epidemiológico tem impacto direto sobre a operação. A questão não se limita à entrada de novos pacientes graves. O desafio também está em garantir saída segura para aqueles que já superaram a fase crítica, mas ainda não têm condições clínicas ou funcionais para retornar ao domicílio.
É nesse ponto que as clínicas de transição assumem papel estratégico. Elas ocupam um espaço assistencial intermediário entre o hospital de alta complexidade e a casa do paciente, permitindo a desospitalização segura de pessoas estabilizadas que ainda demandam reabilitação, oxigênio suplementar, vigilância clínica ou suporte multiprofissional.
Quando o leito agudo deixa de girar
Em períodos de maior circulação viral, a permanência prolongada em hospitais gerais afeta toda a rede. Cada paciente estável que segue internado por ausência de retaguarda adequada reduz a capacidade da instituição de absorver novos casos, amplia o tempo de espera e aumenta a pressão sobre equipes assistenciais.
O problema também envolve alocação de recursos. Hospitais terciários são estruturas desenhadas para alta complexidade, com UTIs, centros cirúrgicos, retaguarda diagnóstica e equipes especializadas. Quando pacientes pós-agudos permanecem nesse ambiente sem necessidade proporcional dessa estrutura, há perda de eficiência clínica e econômica.
Em surtos respiratórios, portanto, a gestão da permanência hospitalar deixa de ser apenas uma métrica administrativa. Ela passa a integrar a estratégia de segurança assistencial, sustentabilidade financeira e capacidade de resposta da rede.
O paciente idoso no pós-agudo respiratório
A relevância desse fluxo torna-se ainda mais evidente quando se observa o impacto da SRAG sobre a população idosa. Embora os vírus respiratórios atinjam diferentes faixas etárias, os desfechos mais graves tendem a se concentrar em pacientes com maior fragilidade clínica, comorbidades, perda funcional prévia e menor reserva respiratória.
Boletins recentes da Fiocruz apontam que a mortalidade por SRAG é maior entre idosos, com peso importante da influenza A e da covid-19. Essa característica reforça a necessidade de linhas de cuidado estruturadas para além da fase aguda, especialmente para pacientes que deixam a UTI ou a enfermaria ainda dependentes de acompanhamento intensivo de recuperação. (Fiocruz)
Nesses casos, a alta hospitalar não deve ser tratada como encerramento do cuidado. Muitos pacientes precisam de fisioterapia respiratória e motora, retirada gradual de oxigênio, manejo de comorbidades, suporte nutricional, acompanhamento de enfermagem e prevenção de complicações secundárias.
As clínicas de transição oferecem essa camada intermediária. O objetivo é reduzir o tempo de permanência no hospital agudo sem transferir risco para o domicílio.
Continuidade assistencial e redução de reinternações
Um dos principais riscos em momentos de pressão sobre leitos é a desospitalização sem retaguarda adequada. Quando o paciente retorna para casa antes de atingir estabilidade clínica e funcional suficiente, aumenta a probabilidade de intercorrências, retorno ao pronto atendimento e reinternação evitável.
Na transição de cuidados, a recuperação ocorre em ambiente estruturado, com equipe multiprofissional e plano terapêutico orientado à reabilitação. Esse modelo permite monitorar sinais de instabilidade, ajustar condutas, fortalecer a capacidade funcional e preparar paciente e família para o retorno seguro ao domicílio.
Para operadoras e hospitais, o ganho não está apenas na redução do custo por diária. Está na preservação do leito agudo para quem realmente precisa dele, na qualificação do desfecho clínico e na redução de eventos que pressionam a sinistralidade.
Desospitalização como estratégia de rede
Em cenários de SRAG, a eficiência do sistema depende de três movimentos simultâneos: absorver novos casos, tratar adequadamente os pacientes agudos e garantir saída segura para aqueles que já não necessitam de hospital terciário. Quando uma dessas etapas falha, o fluxo assistencial perde previsibilidade.
A desospitalização para clínicas de transição contribui para reorganizar esse processo. Ao receber pacientes estabilizados, mas ainda dependentes de cuidado profissional, esse modelo melhora o giro de leitos, reduz permanências prolongadas e mantém a continuidade assistencial.
Como os picos respiratórios são recorrentes e sazonalmente previsíveis, o planejamento de capacidade não pode se restringir à abertura emergencial de leitos ou ao reforço da porta de entrada. A rede também precisa de rotas estruturadas de saída hospitalar.
Visão estratégica para operadoras e hospitais
Para a saúde suplementar, a integração com clínicas de transição representa uma ferramenta de gestão assistencial, financeira e reputacional. Redes que possuem fluxos pactuados para o cuidado pós-agudo tendem a responder melhor aos períodos de maior demanda, com menor risco de permanências inadequadas e reinternações evitáveis.
A lógica é utilizar cada ponto da rede conforme sua vocação: o hospital geral para a fase aguda, a clínica de transição para a recuperação assistida e o domicílio para a continuidade do cuidado quando houver segurança clínica.
Em períodos de aumento da SRAG, essa articulação deixa de ser um diferencial operacional e passa a ser componente de governança assistencial. A desospitalização segura protege o paciente, preserva a capacidade instalada e melhora a eficiência do ecossistema de saúde.
No contexto atual, a pergunta central para gestores não é apenas quantos leitos estão disponíveis. É quantos leitos conseguem girar com segurança, previsibilidade e continuidade de cuidado.
Experiência do paciente: o impacto da clínica de transição no NPS de hospitais e operadoras
A experiência do paciente consolidou-se como um dos principais vetores de competitividade na saúde suplementar. Em um ambiente de maior transparência, pressão regulatória e aumento da judicialização, indicadores assistenciais tradicionais, como mortalidade e tempo de permanência, já não são suficientes para sustentar reputação e retenção de clientes.
Nesse contexto, o Net Promoter Score (NPS) ganhou protagonismo como indicador consolidado da percepção de valor do beneficiário. Mais do que um indicador de satisfação, o NPS passou a operar como termômetro de risco reputacional e, indiretamente, de custo.
O ponto crítico dessa equação não está, necessariamente, no atendimento agudo, mas na transição entre níveis de cuidado, especialmente na alta hospitalar de pacientes complexos.
A alta como ponto de ruptura da jornada
Hospitais de alta complexidade são estruturados para resposta rápida a eventos críticos. Protocolos clínicos, pressão por eficiência operacional e necessidade de giro de leitos tornam o processo de alta um movimento muitas vezes acelerado.
Do ponto de vista assistencial, o objetivo foi atingido: o paciente está estabilizado. Do ponto de vista da experiência, no entanto, esse momento concentra parte relevante das fricções da jornada.
Famílias de pacientes idosos, neurológicos ou em recuperação prolongada frequentemente enfrentam lacunas de orientação, insegurança quanto ao cuidado domiciliar e dificuldade de acesso a serviços complementares. É nesse ponto que surgem manifestações em ouvidorias, avaliações negativas e, em casos mais críticos, disputas judiciais.
A desconexão entre desfecho clínico e percepção de cuidado é um dos principais fatores de deterioração do NPS no setor.
A transição de cuidados como continuidade assistencial
A incorporação das clínicas de transição redesenha esse momento da jornada ao introduzir um nível intermediário entre o hospital e o domicílio. Mais do que uma extensão da internação, trata-se de um ambiente com outro foco assistencial: reabilitação, adaptação e preparo para a autonomia.
Sob a ótica da experiência do paciente, três dimensões são impactadas:
- Continuidade do cuidado: a alta deixa de ser um evento abrupto e passa a integrar um fluxo assistencial estruturado, reduzindo a sensação de desassistência.
- Engajamento do cuidador: familiares passam a ser incorporados ao processo de cuidado de forma orientada, o que diminui insegurança e aumenta adesão ao plano terapêutico.
- Visibilidade de evolução clínica: a recuperação funcional, muitas vezes pouco perceptível no ambiente hospitalar agudo, torna-se mais evidente, influenciando positivamente a percepção de valor do atendimento.
Esse conjunto de fatores atua diretamente sobre a avaliação subjetiva da jornada, componente central do NPS.
Impacto reputacional e mitigação de risco
Para operadoras e redes hospitalares, a gestão da experiência do paciente deixou de ser uma agenda de relacionamento e passou a integrar a estratégia de risco.
Beneficiários detratores não apenas pressionam indicadores de satisfação, mas também apresentam maior propensão a acionar canais regulatórios e jurídicos. Por outro lado, experiências positivas contribuem para retenção em contratos corporativos e fortalecimento da marca em um mercado altamente competitivo.
Ao estruturar a etapa pós-aguda com suporte especializado, as organizações reduzem variabilidade na jornada e aumentam previsibilidade da percepção do cliente, dois elementos críticos para sustentação do NPS.
Da assistência à estratégia
A integração da rede de transição à linha de cuidado sinaliza uma mudança mais ampla na forma como o setor enxerga a experiência do paciente. Não se trata apenas de humanização ou acolhimento, mas de desenho intencional da jornada, com impacto direto sobre indicadores estratégicos.
Em um cenário em que qualidade assistencial e reputação caminham de forma cada vez mais indissociável, a etapa pós-aguda deixa de ser periférica e passa a ocupar posição central na entrega de valor ao beneficiário.
Pós-operatório oncológico: o papel das Clínicas de Transição no combate ao câncer
O Dia Nacional de Combate ao Câncer, celebrado anualmente em 27 de novembro, reforça a importância de todas as etapas do tratamento oncológico. Quando o câncer exige uma cirurgia de grande porte — como a retirada de parte do estômago, pulmão ou intestino —, o paciente inicia uma nova etapa do tratamento. É nesse momento que as Clínicas de Transição assumem um papel fundamental.
O desafio da recuperação e a reabilitação necessária
A fase pós-operatória de cirurgias oncológicas é delicada e exige atenção especial. O corpo precisa reaprender funções básicas, e a mente precisa se adaptar ao processo de reabilitação. A experiência mostra que a recuperação após cirurgias extensas vai além da cicatrização.
Reaprender a respirar, caminhar, alimentar-se e retomar o controle sobre o próprio corpo é parte essencial do tratamento, etapa que exige acompanhamento contínuo, ambiente seguro e atuação conjunta de profissionais de diferentes especialidades.
A força das terapias integradas no pós-operatório
As Clínicas de Transição promovem terapias integradas para acelerar a reabilitação após cirurgias extensas no tratamento do câncer. Pesquisas internacionais recentes reforçam a importância desse acompanhamento.
Um estudo publicado em 2024 na Journal of Clinical Oncology, da Associação Americana de Oncologia Clínica, mostrou que programas estruturados de reabilitação física após cirurgias oncológicas reduziram em até 40% o tempo de internação e melhoraram a capacidade funcional nas semanas seguintes. Além disso, intervenções com fisioterapia, nutrição e apoio psicológico:
- Ampliam a força muscular.
- Reduzem complicações pulmonares.
- Favorecem o retorno às atividades diárias.
Essa coordenação entre especialidades melhora a respiração e antecipa a recuperação funcional.
O cuidado multidisciplinar e o retorno à autonomia
O sucesso da reabilitação depende da integração entre diferentes áreas. A equipe multiprofissional, composta por fisioterapeutas, nutricionistas, fonoaudiólogos, terapeutas ocupacionais e psicólogos, trabalha junta desde o início.
A reabilitação também envolve o equilíbrio emocional, fundamental para a adesão ao tratamento. O suporte mental contribui tanto para o bem-estar do paciente quanto da família. Quando a pessoa sente que está recebendo cuidados integrados — físicos, nutricionais e psicológicos —, a ansiedade diminui e a confiança no processo aumenta. Isso reflete diretamente nos resultados.
Com uma equipe multidisciplinar, as Clínicas de Transição reduzem complicações e aceleram o retorno à autonomia após o pós-operatório. Elas se posicionam como um elo estratégico no combate ao câncer, garantindo que a recuperação funcional e emocional seja completa antes do retorno à vida domiciliar.
Alta demanda leva clínica de transição a expandir após um ano de funcionamento
Em pouco mais de um ano de atividade, a Suntor Clínica de Transição, em Belo Horizonte, alcançou resultados que confirmam a necessidade crescente de serviços especializados em cuidados pós-hospitalares.
Nesse período, a instituição registrou mais de 9 mil atendimentos-dia e operou com média de 95% de ocupação, chegando a alcançar os 100% em determinados meses. O desempenho expressivo levou a diretoria a antecipar a estruturação de um plano de expansão que inclui tanto a abertura de uma nova unidade quanto a ampliação da estrutura já existente.
A clínica de transição, que hoje conta com 60 leitos ativos, aposta em um modelo de atendimento voltado para pacientes que necessitam de reabilitação clínica, recuperação pós-operatória e cuidados paliativos. Segundo o CEO Carlos Costa, a procura superou todas as expectativas iniciais e demonstrou que o setor de saúde demanda alternativas capazes de aliviar a pressão sobre os hospitais gerais. Ele destaca ainda que a Suntor vem alcançando indicadores importantes: taxa de readmissão inferior a 2%, redução do tempo de permanência em hospitais e sucesso em procedimentos que garantem menores taxas de eventos adversos pós-alta, além de maior autonomia e qualidade de vida aos pacientes, como o desmame de ventilação mecânica, de sondas alimentares e de traqueostomias.
Os planos de expansão envolvem não apenas novos leitos, mas também o fortalecimento do atendimento ambulatorial na clínica de transição. Entre as iniciativas anunciadas, está a criação do Pronto Amparo, disponível 24 horas por dia todos os dias da semana, para atendimento especializado para pacientes em cuidados paliativos e pacientes idosos com demandas clínicas de baixa e média complexidade não precisam mais ser direcionados a pronto atendimento de hospitais de alta complexidade, reforçando o caráter humanizado e multidisciplinar do trabalho da clínica. Visando a prevenção de hospitalização de pacientes portadores de lesões crônicas complexas, a Suntor lançou o Serviço de Terapia Hiperbárica, incorporado ao seu Centro de Tratamento Intensivo de Feridas Crônicas Complexas. Além, do Serviço de Toxina Botulínica, com foco em reabilitação de pacientes portadores de sequelas incapacitantes e condições crônicas, tem como objetivo auxiliar no controle da dor, na melhora funcional e na qualidade de vida dos pacientes, utilizando a toxina botulínica com indicações exclusivamente terapêuticas. Outro destaque é o credenciamento junto a mais de 30 operadoras de saúde, incluindo algumas das maiores do país, além das parcerias estabelecidas com hospitais que já encaminham pacientes para continuidade do cuidado em ambiente adequado.
Além do desempenho assistencial, a Suntor tem buscado consolidar sua posição institucionalmente. A clínica participa do programa Valora Minas, do governo estadual, e atua em articulação com o Ministério da Saúde, ANS e Anvisa para que o modelo de cuidado de transição seja incorporado de forma mais ampla ao sistema de saúde brasileiro. Para a direção, esse diálogo é fundamental para garantir que a expansão seja acompanhada de avanços regulatórios capazes de beneficiar todo o setor.
Com a nova fase de crescimento, a Suntor Clínica de Transição reforça sua missão de oferecer cuidados pós-hospitalares de excelência, unindo tecnologia, equipe especializada e atendimento humanizado. A expectativa é que a ampliação garanta maior acesso da população a serviços que já se mostraram decisivos para a recuperação e qualidade de vida de pacientes que necessitam de suporte após a alta hospitalar.
Além da cirurgia: o que o caso Faustão revela sobre a fase mais crítica do transplante
Quando um caso como o do apresentador Fausto Silva — submetido a transplantes de alta complexidade — chega ao noticiário, o foco costuma recair sobre a proeza cirúrgica. É natural que se celebrem os avanços e a precisão do procedimento. Mas, para quem vive a realidade de um transplante, o maior desafio começa depois: na volta para casa. É um momento silencioso, longe das câmeras, mas decisivo para o sucesso ou fracasso do tratamento.
Faustão ainda não recebeu alta, mas já foi extubado e, segundo a família, apresenta melhora. Sua recuperação não incluiu, até aqui, uma unidade de transição de cuidados, mas seu caso ilustra com clareza os obstáculos que esses centros buscam enfrentar. Assim como ele, milhares de pacientes no Brasil — foram 9.261 transplantes de órgãos sólidos realizados em 2024, segundo o Registro Brasileiro de Transplantes — enfrentam um período de alta vulnerabilidade após deixarem o ambiente hospitalar.
O risco é considerável: dados internacionais indicam que até 30% dos transplantados podem precisar de reinternação no primeiro mês pós-alta, e estudos nacionais mostram que essa taxa se mantém elevada durante todo o primeiro ano. Por mais cuidadosos e empenhados que sejam, paciente e família não possuem, sozinhos, a formação técnica necessária para lidar com essa fase. Entre o cuidado intensivo do hospital e a autonomia exigida em casa, há um vazio assistencial.
É justamente para preencher essa lacuna que existem as clínicas de transição: espaços intermediários que oferecem segurança e treinamento para a nova etapa. O foco deixa de ser apenas a recuperação física e passa a incluir a capacitação para o autocuidado.
Dentro dessas clínicas, a adaptação é prática e orientada:
- Farmacêuticos e enfermeiros transformam listas complexas de medicamentos em rotinas claras, explicando a função e a importância de cada dose.
- Fisioterapeutas elaboram programas de exercícios que devolvem força e confiança ao paciente.
- Nutricionistas adaptam as restrições médicas para cardápios viáveis e saborosos, ensinando preparo e higiene adequados.
- Médicos e equipe de enfermagem treinam o reconhecimento de sinais precoces de alerta — febre baixa, inchaço incomum — e a resposta imediata para evitar complicações graves.
O impacto é mensurável: programas de cuidado transicional podem reduzir em até 50% as chances de reinternação, diminuindo custos para o sistema de saúde e garantindo mais segurança ao paciente.
A medicina brasileira já realiza transplantes com excelência reconhecida. O caso Faustão lembra disso — mas também deixa claro que a vitória cirúrgica não encerra a batalha. O futuro da medicina de alta complexidade não está apenas em executar procedimentos de ponta, mas em construir pontes de cuidado que transformem o sucesso hospitalar em qualidade de vida duradoura.
Transição de cuidados em pauta: CAD 2025 destaca desafios regulatórios e segurança jurídica no setor
Nos dias 22 e 23 de maio, o Congresso de Atenção Domiciliar e Transição de Cuidados (CAD 2025) será palco de discussões importantes sobre os caminhos para uma transição segura e eficiente entre os diferentes níveis de cuidado em saúde.
Entre os destaques da programação, está a participação de Carlos Costa, CEO da Suntor, e Flávio Oliveira, Diretor de Inteligência de Negócio da Suntor, que trarão reflexões sobre a necessidade de maior clareza regulatória e segurança jurídica na transição de cuidados — uma etapa crítica para a continuidade da assistência, especialmente em modelos que integram hospitais, unidades de transição e atenção domiciliar.
Com base na experiência da Suntor em inovação e gestão em saúde, a palestra abordará os desafios para a regulamentação e segurança jurídica na transição de cuidados.
Além disso, o CAD 2025 contará com painéis sobre tecnologias emergentes, modelos de financiamento e o papel das unidades de transição na articulação entre alta hospitalar e cuidado continuado.
O evento reúne especialistas, gestores e formuladores de políticas públicas que estão construindo, na prática, o futuro da transição de cuidados no Brasil.
Saiba mais sobre o evento no site oficial da Hospitalar (hospitalar.com).
Como a reabilitação personalizada acelera a recuperação após internações prolongadas
Longas internações hospitalares podem marcar um antes e depois na vida de um paciente. Fraqueza muscular, dificuldade de locomoção e impacto emocional são consequências frequentes para quem passou dias ou semanas no leito. Mas a boa notícia é que a reabilitação personalizada tem se mostrado uma poderosa aliada para acelerar a recuperação e devolver a autonomia a esses pacientes.
Por que internações prolongadas exigem mais atenção
Estudos indicam que a imobilidade hospitalar pode desencadear a chamada síndrome do imobilismo, levando à perda de massa muscular (sarcopenia), redução da capacidade cardiorrespiratória e risco aumentado de complicações como úlceras por pressão e tromboses. Pacientes idosos são especialmente vulneráveis, com risco elevado de perda da independência após uma internação (Covinsky et al., 2003).
O diferencial da reabilitação personalizada
Ao contrário de programas genéricos, a reabilitação personalizada é construída sob medida. Leva em conta o diagnóstico do paciente, sua condição física antes da internação, limitações atuais e, principalmente, seus objetivos de vida. Diretrizes da American Physical Therapy Association (APTA) mostram que planos individualizados são mais eficazes, especialmente após AVCs, fraturas e permanências prolongadas em UTI.
Na prática, um paciente que sofreu um AVC, por exemplo, terá um plano focado não só em recuperar a mobilidade, mas também em readquirir habilidades para atividades cotidianas, como se alimentar, vestir-se e caminhar com segurança.
Equipe multiprofissional: a força por trás da recuperação
A reabilitação personalizada é potencializada pela atuação integrada de uma equipe multiprofissional. Fisioterapeutas, terapeutas ocupacionais, fonoaudiólogos, nutricionistas, psicólogos e médicos unem forças para atender de forma completa cada necessidade do paciente. É essa abordagem global que torna possível uma recuperação mais rápida e efetiva.
Quais são os benefícios comprovados?
- Redução do tempo de recuperação funcional.
- Menor taxa de reinternação hospitalar.
- Melhora da qualidade de vida do paciente e de seus familiares.
- Aumento da independência para atividades do dia a dia.
Quanto antes, melhor
Especialistas recomendam que a reabilitação comece ainda durante a internação e continue em um ambiente especializado, como as clínicas de transição, logo após a alta hospitalar. Essa continuidade é fundamental para manter o progresso e evitar retrocessos.
Mais que um tratamento
Para quem passou por uma internação prolongada, a reabilitação personalizada é mais do que uma etapa do tratamento: é a chave para um novo começo. Ao acelerar a recuperação física e emocional, essa abordagem permite que cada paciente retome sua rotina com mais segurança, autonomia e qualidade de vida.
O papel da enfermagem na transição de cuidados: apoio essencial à recuperação
A transição de cuidados é uma etapa fundamental no processo de recuperação de pacientes que passaram por internações hospitalares. Em clínicas especializadas em reabilitação e cuidados continuados, a equipe de enfermagem desempenha um papel central para garantir a continuidade do tratamento, a segurança do paciente e a promoção da autonomia funcional.
A transição de cuidados e o papel estratégico da enfermagem
Durante a fase de transição — do hospital para o domicílio ou para uma clínica de transição de cuidados — é comum que o paciente ainda apresente fragilidade clínica e funcional. É nesse contexto que a enfermagem atua de forma integrada, prestando assistência contínua, monitorando sinais vitais, controlando medicações e executando procedimentos essenciais para a estabilidade e o bem-estar do paciente.
Planejamento individualizado e cuidado humanizado
O cuidado prestado pela enfermagem vai além da técnica. A atuação é pautada em planos terapêuticos individualizados, construídos de forma colaborativa com a equipe multiprofissional. Isso significa considerar as necessidades físicas, emocionais e sociais de cada paciente, respeitando suas particularidades e objetivos de reabilitação.
Essa abordagem personalizada é essencial para pacientes em recuperação de eventos como AVE, fraturas, cirurgias complexas, doenças crônicas ou quadros clínicos que exigem suporte prolongado.
Capacitação da família e dos cuidadores
A continuidade dos cuidados no ambiente domiciliar exige preparo adequado. Por isso, a enfermagem tem papel educativo fundamental na orientação de familiares e cuidadores. Isso inclui instruções práticas sobre administração de medicamentos, prevenção de quedas, prevenção das lesões por pressão, manuseio de dispositivos médicos e cuidados com a higiene e a alimentação.
A capacitação dos cuidadores/familiares ajuda a prevenir complicações e reduz significativamente o risco de reinternações e eventos adversos.
Integração com a equipe transdisciplinar
A efetividade da transição de cuidados depende da atuação coordenada entre diferentes áreas da saúde. A enfermagem atua lado a lado com fisioterapeutas, terapeutas ocupacionais, nutricionistas, psicólogos e médicos, garantindo que o paciente receba um atendimento completo e centrado na sua recuperação.
Essa integração é essencial para alcançar metas de reabilitação e proporcionar ganhos reais de autonomia e qualidade de vida.
Enfermagem como agente de humanização
Mais do que executar protocolos, os profissionais de enfermagem promovem vínculo, escuta ativa e acolhimento. O cuidado humanizado é uma das bases do modelo de atenção adotado nas clínicas de transição, proporcionando ao paciente e à sua família segurança e confiança em todas as etapas do processo.
A enfermagem promove autonomia
O papel da enfermagem na transição de cuidados é determinante para o sucesso da recuperação de pacientes em reabilitação. Com atuação técnica, humanizada e integrada, a equipe de enfermagem assegura a continuidade do tratamento, promove autonomia e fortalece a relação entre o cuidado profissional e o ambiente familiar.
Investir em estruturas especializadas e em equipes qualificadas é essencial para oferecer um cuidado seguro, eficaz e verdadeiramente transformador.
O desafio do envelhecimento: como as Clínicas de Transição podem transformar a saúde no Brasil
Com o aumento acelerado da população idosa, o Brasil enfrenta desafios significativos na área da saúde, destacando a importância das clínicas de transição para garantir cuidados adequados e sustentáveis.
Por Bruna Esteves
O Brasil está vivenciando um processo de envelhecimento populacional. Dados do Censo Demográfico de 2022 revelam que o número de pessoas com 65 anos ou mais cresceu 57,4% nos últimos 12 anos, passando de 14 milhões em 2010 para aproximadamente 22 milhões em 2022. Atualmente, os idosos representam 10,9% da população brasileira.
Projeções indicam que essa tendência continuará de forma acelerada. Estudo do Instituto de Pesquisa Econômica Aplicada (Ipea) aponta que, em 2100, 40,3% dos brasileiros serão idosos, evidenciando a necessidade de adaptações estruturais nos sistemas de saúde e previdência.
Diante desse cenário, as clínicas de transição emergem como uma solução estratégica. Essas instituições funcionam como um elo entre o atendimento hospitalar e o cuidado domiciliar, oferecendo suporte especializado para pacientes que, embora clinicamente estáveis, ainda necessitam de acompanhamento intensivo antes de retornarem ao convívio familiar.
Nos últimos cinco anos, o setor de hospitais e clínicas de transição dobrou de tamanho no Brasil, refletindo seu papel crucial na otimização do sistema de saúde. Ao proporcionar reabilitação focada na recuperação de funcionalidades e redução da complexidade dos quadros clínicos, essas clínicas contribuem para a diminuição das taxas de reinternação hospitalar e promovem uma reintegração mais segura dos pacientes em suas rotinas.
A implementação e expansão das clínicas de transição são, portanto, medidas urgentes e essenciais para enfrentar os desafios impostos pelo envelhecimento populacional no Brasil. Investir nesse modelo de cuidado é garantir um futuro onde a longevidade seja acompanhada de qualidade de vida e sustentabilidade no atendimento à saúde.
Cuidados personalizados no preparo para o retorno ao lar
Além de oferecer cuidados especializados, as clínicas de transição desempenham um papel fundamental na educação e preparação dos familiares para o cuidado domiciliar. Após internações prolongadas, muitos pacientes apresentam sequelas cognitivas ou físico-funcionais que demandam adaptações no ambiente doméstico e na rotina familiar. As clínicas de transição fornecem suporte e orientação para que a transição do hospital para o lar ocorra de maneira segura e eficaz, minimizando riscos de complicações e readmissões hospitalares.
No entanto, para que essas clínicas cumpram plenamente seu papel, é necessário um investimento contínuo em infraestrutura e capacitação profissional. A formação de equipes multidisciplinares, compostas por médicos, enfermeiros, fisioterapeutas e outros especialistas, é essencial para garantir um atendimento integral e de qualidade aos idosos. Além disso, políticas públicas que incentivem a expansão e o acesso a essas unidades são fundamentais para atender à crescente demanda gerada pelo envelhecimento populacional no Brasil.
Conheça as 3 linhas de cuidados da fisioterapia em uma clínica de transição
Com o foco em tratar e prevenir lesões e doenças decorrentes de acidentes, traumatismos ou condições diversas, a fisioterapia tem um papel central na recuperação de pacientes. Justamente por isso, a fisioterapia é trabalhada em três linhas de cuidados em uma clínica de transição.
Conforme explica o coordenador de Reabilitação da Rede Paulo de Tarso, Higor Vieira, a fisioterapia, junto a todas as classes multidisciplinares, tem o papel fundamental na elaboração dos planos terapêuticos em prol de mais funcionalidade, mobilidade e mais qualidade de vida para os pacientes.
Neste artigo, entenda como as linhas de cuidado na fisioterapia se integram nesse modelo de atenção durante a jornada dos pacientes.
As 3 linhas de cuidados da fisioterapia
As linhas de cuidado são um modelo de coordenação de cuidados que estabelece prioridades de cuidados terapêuticos a partir das necessidades de cada pessoa.
Sem deixar de lado nenhuma especialidade, esse olhar permite potencializar os desfechos positivos e aumentar a qualidade de vida dos pacientes.
As linhas de cuidado da fisioterapia dialogam com as estabelecidas nas clínicas de transição. Isso significa que estão concentradas em cuidados voltados para a reabilitação, aos pacientes de doenças crônicas e aqueles elegíveis aos cuidados paliativos.
Em cada uma dessas frentes, a fisioterapia atua de forma concreta e específica. “Os pacientes chegam à clínica de transição de cuidados em um contexto de fragilidade e grande dependência para Atividades da Vida Diária (AVD’s). Com o plano terapêutico individualizado, atingimos os objetivos de forma mais rápida e cada vez mais assertiva”, resume Vieira.

1. Fisioterapia para reabilitação: restaurando a funcionalidade e autonomia
Na reabilitação, o foco principal é restaurar funcionalidades que possam ter sido impactadas por algum acidente ou evento agudo. Essa restauração busca permitir que o paciente desenvolva autonomia e independência para realização das atividades da vida diária, como caminhar, subir escadas, tomar banho, etc.
Nesse contexto, a fisioterapia pode ajudar com exercícios de fortalecimento muscular, flexibilidade, equilíbrio, hidroterapia, entre outros.
“A equipe de fisioterapia atua em prol de ganho de mobilidade, funcionalidade e independência, desde a avaliação do plano terapêutico até o momento da alta”, afirma Higor Vieira.
2. Fisioterapia para cuidados crônicos: como gerenciar sintomas e melhorar a qualidade de vida
“No contexto das doenças crônicas, a fisioterapia atua promovendo alívio álgico (relacionado à dor) e busca melhor qualidade de vida para os pacientes em momentos de agudização e/ou crises”, explica Vieira. Em outras palavras, a fisioterapia pode auxiliar no controle de sintomas e mitigar dores ou consequências indesejadas.
Doenças como artrite reumatóide, doenças pulmonares crônicas ou mesmo diabete podem se beneficiar de ações fisioterapêuticas sistematizadas e constantes. Fortalecendo músculos e articulações, potencializando a qualidade do sono e melhorando a circulação sanguínea.
3. Fisioterapia em cuidados paliativos: aliviando sofrimento e promovendo conforto
A fisioterapia também pode qualificar o atendimento de pacientes de cuidados paliativos. Nesses casos, o foco principal está em proporcionar o máximo de conforto para pacientes que enfrentam condições que colocam em risco a continuidade de suas vidas.
Essa atuação se manifesta em técnicas como massagens terapêuticas, exercícios para relaxamento e gestão de ansiedade, além de redução de tensões e dores musculares.
“Nos cuidados paliativos, a equipe de fisioterapia intensifica ainda mais o aspecto individualizado do atendimento, dentro de cada demanda expressa pelo paciente ou rede de apoio”, resume o coordenador Vieira.
Por isso, quando integrada à equipe multidisciplinar de cuidados paliativos, a fisioterapia é uma excelente ferramenta no manejo de sintomas como dor, dispneia e fadiga.
No modelo de transição de cuidados, a fisioterapia se destaca por contribuir de forma central para a recuperação de funcionalidades, alívio de sofrimentos e convívio com doenças crônicas.
Essa especialidade é essencial em vários momentos da nossa vida. Porém, é ainda mais essencial em um processo de transição de cuidados e na melhoria da qualidade de vida dos pacientes com as mais diferentes doenças.
Se você quer saber mais sobre as clínicas de transição, inscreva-se na nossa newsletter e receba conteúdos inéditos toda semana em seu email.